Dans notre société moderne, les médicaments occupent une place prépondérante. Que ce soit pour apaiser une douleur passagère, combattre une infection tenace ou gérer une maladie chronique qui altère la qualité de vie, leur utilisation est devenue une routine pour des millions de personnes. Ils incarnent une promesse de soulagement et de guérison, nous permettant de mener une vie plus active et plus saine. Cependant, derrière cette efficacité indéniable, se cache une réalité moins connue et souvent négligée : l’impact significatif de nombreux traitements sur notre système digestif, et plus spécifiquement sur notre estomac.
Thank you for reading this post, don't forget to subscribe!Il est courant de penser que les médicaments agissent de manière ciblée, sans effets collatéraux majeurs sur des organes non concernés par la pathologie traitée. Pourtant, de nombreuses études en gastro-entérologie mettent en lumière un lien direct entre l’usage des médicaments et l’apparition de troubles digestifs, allant de simples brûlures d’estomac à des conditions plus sérieuses comme les reflux gastro-œsophagiens ou les gastrites. Ces problèmes surviennent non seulement en raison des propriétés intrinsèques de certains médicaments, mais aussi, et c’est là un point crucial, à cause d’une mauvaise utilisation de ces derniers ou d’habitudes de vie associées qui se révèlent néfastes.
Le danger réside souvent dans l’aspect insidieux de ces effets. Les désagréments ne sont pas toujours immédiats. Ils peuvent s’installer progressivement, d’abord sous forme de sensations légères d’inconfort, puis évoluer vers des douleurs plus intenses et, à terme, devenir chroniques. Cette chronicité conduit à un inconfort permanent, altérant considérablement la qualité de vie, perturbant le sommeil, l’alimentation et même l’humeur. À long terme, des complications digestives plus graves, telles que des ulcères ou des hémorragies, peuvent survenir si les signaux d’alerte sont ignorés.
Cependant, il y a une excellente nouvelle : dans l’immense majorité des cas, ces problèmes sont parfaitement évitables. En comprenant les mécanismes par lesquels les médicaments peuvent irriter l’estomac et en adoptant des pratiques de prise et des habitudes de vie adéquates, il est possible de minimiser drastiquement les risques. Cet article a pour but de vous éclairer sur les sept erreurs les plus courantes qui provoquent des brûlures d’estomac liées aux médicaments et, surtout, de vous fournir les stratégies concrètes pour les éviter. Protégez votre estomac, améliorez votre digestion et préservez votre bien-être général.

Estomac avec zones inflammées
Pourquoi les médicaments irritent-ils l’estomac ?
L’estomac est un organe incroyablement résistant, conçu pour gérer un environnement extrêmement acide nécessaire à la décomposition des aliments. Cette robustesse est principalement due à une couche de protection interne : la muqueuse gastrique. Cette muqueuse, riche en cellules spécialisées, produit non seulement de l’acide chlorhydrique et des enzymes digestives, mais aussi un épais manteau de mucus et de bicarbonate. Le mucus forme une barrière physique, tandis que le bicarbonate neutralise l’acidité au contact de la muqueuse, créant ainsi un pH neutre à la surface de la paroi stomacale et la protégeant de l’auto-digestion. Cependant, certains médicaments peuvent perturber cet équilibre délicat de plusieurs manières, rendant l’estomac vulnérable.
🔬 1. Augmenter la production d’acide
Certaines catégories de médicaments ont pour effet d’stimuler directement les cellules pariétales de l’estomac, responsables de la production d’acide chlorhydrique. C’est notamment le cas des anti-inflammatoires non stéroïdiens (AINS) qui, bien qu’ils ne soient pas des stimulateurs directs d’acide, peuvent indirectement exacerber son effet. De même, des médicaments comme les corticostéroïdes peuvent influencer les mécanismes de régulation gastrique. L’augmentation de la production d’acide, ou un déséquilibre entre la production d’acide et les mécanismes de défense, crée un environnement hyper-agressif. Cet excès d’acidité attaque la paroi de l’estomac, pouvant entraîner des irritations, des inflammations et, à terme, des ulcérations si la muqueuse protectrice est dépassée. L’estomac se retrouve alors sous un assaut chimique constant, ses défenses étant insuffisantes pour maintenir son intégrité.
🧱 2. Détruire la barrière protectrice
Bien plus insidieux et souvent direct, d’autres médicaments agissent en s’attaquant frontalement aux mécanismes de défense de l’estomac. Les anti-inflammatoires non stéroïdiens (AINS) en sont l’exemple le plus flagrant et le plus problématique. Leur mode d’action anti-inflammatoire repose sur l’inhibition des cyclooxygénases (COX), des enzymes essentielles à la production de prostaglandines. Or, certaines prostaglandines (COX-1) jouent un rôle vital dans la protection de la muqueuse gastrique : elles stimulent la production de mucus et de bicarbonate, et maintiennent le flux sanguin vers la paroi stomacale, assurant ainsi sa régénération et sa défense. En inhibant ces prostaglandines protectrices, les AINS affaiblissent considérablement la barrière muqueuse, laissant l’estomac sans défense face à sa propre acidité. La paroi devient alors extrêmement vulnérable, susceptible de développer non seulement des brûlures et des gastrites, mais aussi des ulcères profonds, voire des hémorragies digestives.
🦠 3. Déséquilibrer le microbiote intestinal
L’estomac et l’intestin abritent des milliards de micro-organismes, collectivement appelés microbiote. Cet écosystème complexe joue un rôle fondamental dans la digestion, l’absorption des nutriments, la synthèse de certaines vitamines et la régulation du système immunitaire. Cependant, l’ingestion de certains médicaments, en particulier les antibiotiques, peut avoir un effet dévastateur sur cet équilibre délicat. Les antibiotiques ne distinguent pas les « bonnes » bactéries des « mauvaises » ; ils détruisent indifféremment une grande partie de la flore intestinale. Cette élimination massive des bactéries bénéfiques perturbe l’écosystème, laissant la place à la prolifération de micro-organismes pathogènes ou simplement indésirables. Vous pouvez consultez cet article scientique pour ettayer nos propos
👉 Cela peut entraîner :
- Ballonnements et flatulences : dus à la fermentation anormale de composés par une flore déséquilibrée.
- Digestion difficile : l’altération du microbiote réduit sa capacité à aider à la décomposition des aliments.
- Inflammation : le déséquilibre du microbiote peut augmenter la perméabilité intestinale, favorisant une inflammation chronique de la paroi digestive, qui peut se manifester par des brûlures et un inconfort généralisé.
- Diarrhée : très fréquente avec les antibiotiques, due à la perturbation de l’absorption de l’eau et des nutriments.
La compréhension de ces mécanismes est la première étape pour adopter des comportements préventifs et protecteurs. Voici donc certaines erreurs essentielles à ne pas commettre :
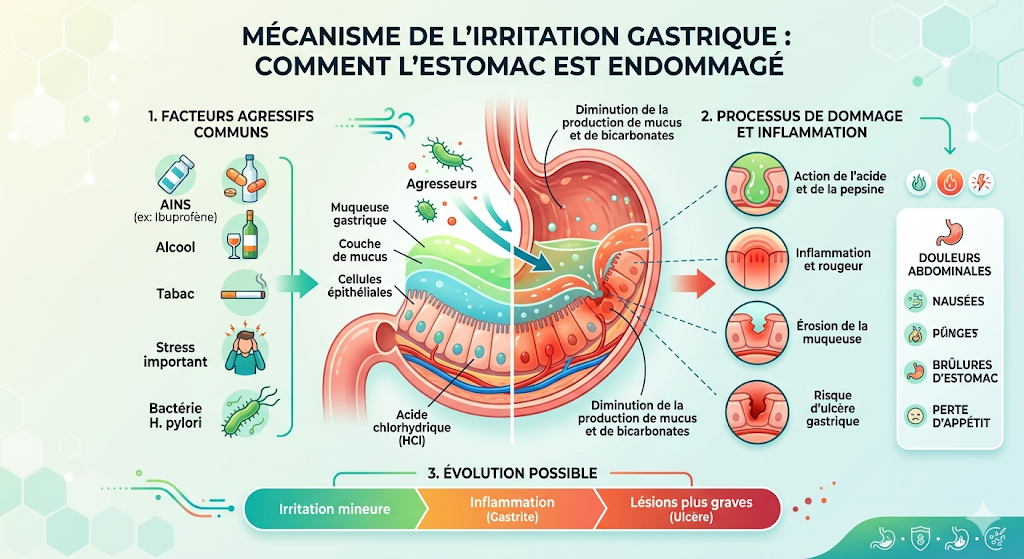
Infographie du mécanisme d’irritation gastrique
❌ Erreur 1 : Prendre ses médicaments à jeun
Beaucoup de personnes, par habitude, par commodité ou par manque d’information, avalent leurs médicaments dès le réveil, avant même d’avoir pris leur petit-déjeuner. Cette pratique, bien que courante, est l’une des erreurs les plus dommageables pour l’estomac, surtout lorsque le médicament n’est pas spécifiquement conçu pour être pris à jeun.
⚠️ Ce qui se passe physiologiquement :
Lorsque l’estomac est vide, il n’y a pas de nourriture pour diluer ou tamponner le médicament. La muqueuse gastrique est alors directement exposée à la substance active du comprimé ou de la capsule. Le médicament, souvent sous forme concentrée ou avec un pH qui peut être acide, entre en contact direct et prolongé avec la paroi de l’estomac. Sans la protection d’un bol alimentaire, la substance médicamenteuse peut adhérer à la muqueuse, entraînant une irritation locale intense. De plus, la prise de certains médicaments (comme les AINS, certains antibiotiques, ou des compléments ferreux) à jeun peut stimuler une production excessive d’acide chlorhydrique, exacerbant encore l’agression de la paroi.
👉 Résultat immédiat et à long terme :
- Sensation de brûlure intense : Les cellules de la muqueuse sont agressées, provoquant une douleur et une sensation de chaleur caractéristique des brûlures d’estomac.
- Irritation immédiate : Cette irritation peut se manifester par des douleurs gastriques, des nausées, voire des vomissements.
- Augmentation du risque de lésions : À répétition, cette agression directe peut favoriser l’apparition de gastrites (inflammation de l’estomac) et d’ulcères gastriques, qui sont des plaies ouvertes sur la paroi stomacale, sources de douleurs chroniques et de complications potentiellement graves (hémorragies, perforations).
✔️ La bonne pratique pour protéger votre estomac :
La solution est simple mais fondamentale : sauf indication contraire très spécifique de votre médecin ou pharmacien, prenez toujours vos médicaments avec un repas ou juste après.
- Le rôle du repas : Les aliments agissent comme un véritable bouclier protecteur. Ils tapissent la paroi de l’estomac, créant une barrière physique entre le médicament et la muqueuse. De plus, la nourriture dilue le médicament et les sucs gastriques, réduisant ainsi leur concentration et leur pouvoir irritant. Le bol alimentaire aide également à un transit plus doux du médicament dans le tube digestif.
- La prise juste après le repas : Si la prise pendant le repas est difficile, la prendre juste après permet de bénéficier des mêmes effets tampons et protecteurs.
N’oubliez pas de lire attentivement la notice de chaque médicament. Les instructions concernant la prise (à jeun, pendant ou après les repas) sont cruciales et sont là pour votre sécurité et l’efficacité du traitement. En adoptant cette simple habitude, vous réduirez considérablement le risque de brûlures et de dommages gastriques.
❌ Erreur 2 : Ne pas boire assez d’eau
Avaler un comprimé avec à peine une gorgée d’eau est une habitude malheureusement très répandue, souvent par précipitation ou par simple négligence. Cette pratique, apparemment anodine, peut avoir des conséquences directes et douloureuses sur l’œsophage et l’estomac.
⚠️ Risques spécifiques pour l’œsophage et l’estomac :
- Le comprimé peut rester coincé dans l’œsophage : Sans un volume d’eau suffisant pour le propulser rapidement, un comprimé peut s’arrêter et s’incruster dans la paroi de l’œsophage, le conduit reliant la bouche à l’estomac. L’œsophage est bien plus sensible à l’irritation chimique que l’estomac, car il ne possède pas la même couche protectrice de mucus.
- Irritation locale et œsophagite médicamenteuse : Si le comprimé reste bloqué, il commence à se dissoudre localement. La substance active, souvent acide ou caustique, peut alors provoquer une inflammation sévère de la paroi œsophagienne, appelée œsophagite médicamenteuse. Cette inflammation peut évoluer en ulcérations, entraînant des douleurs aiguës et potentiellement des lésions durables.
- Dissolution lente et efficacité réduite : Un apport insuffisant en eau peut également ralentir la dissolution du médicament, que ce soit dans l’œsophage ou une fois dans l’estomac. Une dissolution incomplète ou retardée peut non seulement altérer l’absorption du principe actif et donc réduire son efficacité thérapeutique, mais aussi prolonger son contact irritant avec les muqueuses.
👉 Conséquences concrètes pour le patient :
- Brûlures rétro-sternales (derrière le sternum) : Celles-ci sont souvent confondues avec des brûlures d’estomac, mais elles proviennent de l’œsophage et peuvent être très intenses.
- Douleurs thoraciques : Une inflammation ou une lésion œsophagienne peut se manifester par une douleur oppressive dans la poitrine, parfois angoissante et pouvant être confondue avec des problèmes cardiaques.
- Difficultés à avaler (dysphagie) : L’œsophagite peut rendre la déglutition douloureuse et difficile, transformant les repas en une épreuve.
✔️ La bonne pratique pour une prise sécurisée :
Pour éviter ces désagréments et assurer la bonne diffusion de votre médicament, suivez ces recommandations :
- Boire au minimum 250 ml d’eau (un grand verre plein) : Ce volume d’eau est essentiel pour garantir que le comprimé soit correctement acheminé jusqu’à l’estomac et qu’il commence sa dissolution de manière optimale. L’eau doit être plate, à température ambiante, et non une boisson gazeuse, du lait ou du jus qui pourraient interagir avec le médicament ou ralentir son absorption.
- Rester en position verticale après la prise : Après avoir avalé le médicament avec une quantité suffisante d’eau, il est recommandé de rester debout ou assis pendant au moins 15 à 30 minutes. Cette position favorise le passage du comprimé dans l’estomac grâce à la gravité et réduit le risque de reflux œsophagien, où le contenu gastrique acide remonterait dans l’œsophage irrité. Évitez de vous allonger immédiatement après la prise d’un médicament.
Ce geste simple d’accompagner chaque médicament d’un grand verre d’eau est une mesure préventive fondamentale pour la santé de votre œsophage et de votre estomac.

Personne buvant un grand verre d’eau avec médicament
❌ Erreur 3 : Mélanger plusieurs médicaments
L’automédication, bien que pratique pour des maux bénins, est un domaine où la prudence est de mise, car elle cache des dangers sous-estimés, notamment lorsqu’il s’agit de mélanger différents traitements. Dans notre quotidien, il n’est pas rare de prendre plusieurs médicaments en même temps, qu’ils soient prescrits ou en vente libre (OTC). Cependant, la combinaison de certains principes actifs peut entraîner des interactions médicamenteuses imprévues et particulièrement nocives pour le système digestif.
👉 Les combinaisons à risques et leurs mécanismes :
Le danger survient souvent quand on associe des médicaments ayant des modes d’action similaires ou des effets secondaires gastro-intestinaux cumulatifs. Par exemple, l’association de :
- Anti-inflammatoires (AINS) : comme l’ibuprofène, le diclofénac, le naproxène.
- Antibiotiques : qui peuvent perturber le microbiote et irriter la muqueuse (ex: doxycycline, amoxicilline). NB : Ce n’est pas des associations strictement interdites, mais à prendre avec beaucoup de précaution.
- Antidouleurs classiques : y compris certains AINS (citées ci-dessus) ou même le paracétamol à forte dose en cas de prise prolongée (bien que moins gastrotaxique, il peut avoir des effets indirects).
- Anticoagulants : qui, associés à des AINS, augmentent drastiquement le risque hémorragique.
Exemples concrets de synergie néfaste :
- AINS + AINS : Prendre deux AINS différents en même temps (ex: ibuprofène pour une douleur et un autre AINS pour une inflammation articulaire) est extrêmement dangereux. Leurs effets gastro-toxiques s’additionnent, multipliant de manière exponentielle le risque d’ulcères et d’hémorragies gastriques.
- AINS + corticoïdes : L’association d’un anti-inflammatoire stéroïdien (corticoïde) et non stéroïdien (AINS) est également très risquée pour l’estomac, car ces deux classes de médicaments peuvent fragiliser la muqueuse gastrique par des mécanismes différents mais convergents, augmentant le risque d’ulcérations et de perforations.
- AINS + anticoagulants : L’association est à très haut risque d’hémorragie digestive, les AINS endommageant la muqueuse et les anticoagulants empêchant la coagulation sanguine nécessaire à la réparation.
⚠️ Conséquences pour l’estomac :
- Augmentation exponentielle de l’acidité et des lésions : Lorsque plusieurs médicaments ayant des propriétés irritantes pour l’estomac sont pris simultanément, leurs effets s’additionnent, voire se multiplient. Cela peut conduire à une augmentation drastique de la production d’acide ou à une destruction accélérée de la barrière protectrice, dépassant rapidement les capacités de défense de l’estomac.
- Effets secondaires multipliés : Les nausées, vomissements, douleurs abdominales et diarrhées peuvent être amplifiés, rendant le traitement insupportable et potentiellement dangereux.
- Irritation sévère, ulcères et hémorragies : Le risque de développer une gastrite aiguë, un ulcère gastrique, voire une hémorragie digestive est significativement accru. Ces complications peuvent nécessiter une hospitalisation et avoir des conséquences graves sur la santé.
✔️ La solution : consulter un professionnel et respecter les doses :
La prévention de ces interactions dangereuses repose sur des principes simples mais cruciaux :
- Toujours consulter un professionnel de santé : Avant de prendre tout nouveau médicament, surtout si vous en prenez déjà d’autres, parlez-en à votre médecin ou à votre pharmacien. Mentionnez TOUS les médicaments que vous prenez (y compris les compléments alimentaires et les remèdes à base de plantes) afin qu’ils puissent vérifier les interactions potentielles.
- Ne jamais s’automédiquer avec plusieurs médicaments simultanément sans avis médical : Si vous ressentez le besoin de prendre plusieurs médicaments en vente libre, demandez conseil.
- Respecter scrupuleusement les doses prescrites ou indiquées sur la notice : Dépasser la dose recommandée augmente non seulement le risque d’effets secondaires individuels, mais aussi les chances d’interactions toxiques.
- Lire attentivement les notices : Elles contiennent des informations vitales sur les interactions médicamenteuses et les précautions d’emploi.
La prudence et la communication avec les professionnels de santé sont vos meilleurs alliés pour éviter ces erreurs d’automédication qui peuvent gravement compromettre votre santé digestive.
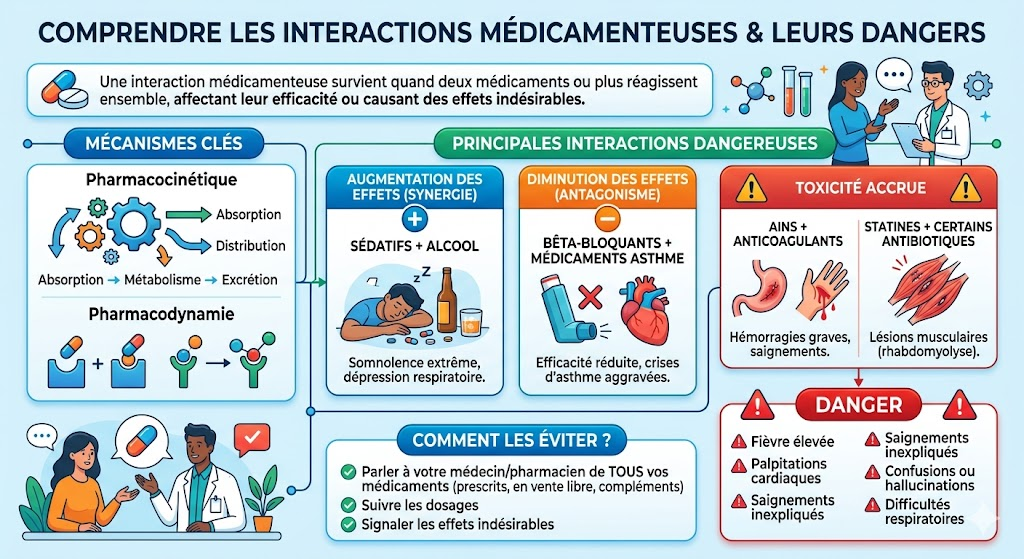
Infographie interaction médicamenteuse (danger)
❌ Erreur 4 : Abuser des anti-inflammatoires
Les anti-inflammatoires non stéroïdiens (AINS) sont parmi les médicaments les plus couramment utilisés dans le monde pour soulager la douleur, réduire la fièvre et combattre l’inflammation. Des noms comme l’ibuprofène, le diclofénac, le naproxène ou l’aspirine (à doses anti-inflammatoires) sont familiers dans de nombreuses armoires à pharmacie. Leur efficacité est indéniable, mais leur puissance a un revers majeur, particulièrement pour l’estomac. Les AINS sont, sans conteste, les médicaments les plus gastrotaxiques (toxiques pour l’estomac) largement disponibles.
⚠️ Effets physiologiques dévastateurs sur l’estomac :
L’action des AINS sur l’estomac est double et synergique :
- Inhibition des prostaglandines protectrices : C’est le mécanisme principal. Comme expliqué précédemment, les AINS agissent en inhibant les enzymes cyclooxygénases (COX), qui sont responsables de la synthèse des prostaglandines. Bien que cela réduise l’inflammation et la douleur (par inhibition des COX-2), cela inhibe aussi les prostaglandines produites par la COX-1, qui sont essentielles à la protection de la muqueuse gastrique. Ces prostaglandines dites « cytoprotectrices » stimulent la sécrétion de mucus et de bicarbonate (qui neutralise l’acide) et maintiennent un bon flux sanguin dans la muqueuse, assurant ainsi sa réparation et sa vitalité. En l’absence de ces prostaglandines protectrices, la barrière gastrique s’affaiblit considérablement.
- Action irritante directe : En plus de leur effet systémique via les prostaglandines, les AINS ont souvent une nature acide. Lorsqu’ils sont pris par voie orale, ils peuvent avoir un effet irritant direct sur la muqueuse gastrique avant même d’être absorbés.
Conséquences cliniques :
- Destruction du mucus protecteur : L’estomac perd sa première ligne de défense, se retrouvant exposé sans bouclier aux sucs gastriques acides et aux enzymes digestives.
- Augmentation du risque d’ulcère gastrique et duodénal : La fragilisation de la muqueuse et l’agression acide conduisent à l’apparition de gastrites et, à terme, d’ulcères, qui sont des plaies ouvertes pouvant saigner ou perforer la paroi de l’estomac. Le risque d’ulcère gastrique est multiplié par 3 à 5 chez les utilisateurs chroniques d’AINS.
- Hémorragies digestives : Les ulcères induits par les AINS peuvent saigner, parfois de manière significative et silencieuse, menant à l’anémie, voire à des hémorragies aiguës nécessitant une intervention médicale d’urgence. C’est l’une des complications les plus graves.
- Perforations : Dans les cas les plus extrêmes, l’ulcère peut perforer la paroi de l’estomac, déversant son contenu dans la cavité abdominale et provoquant une péritonite, une urgence chirurgicale vitale.
✔️ Alternatives et bonnes pratiques pour une prise encadrée :
L’utilisation des AINS doit être encadrée par une conscience aiguë de leurs risques :
- Utilisation à la dose minimale efficace et pour la durée la plus courte possible : C’est la règle d’or pour tout médicament, mais elle est particulièrement critique pour les AINS. Ne dépassez jamais la posologie recommandée et arrêtez dès que les symptômes s’améliorent.
- Prise systématique avec de la nourriture et un grand verre d’eau : Pour minimiser l’irritation directe, toujours prendre les AINS pendant ou après un repas bien consistant.
- Protection gastrique si nécessaire : Pour les patients à risque (personnes âgées, antécédents d’ulcères, traitement concomitant avec des corticoïdes ou anticoagulants, prise prolongée d’AINS), le médecin peut prescrire un gastroprotecteur (comme un inhibiteur de la pompe à protons – IPP) en association avec l’AINS.
- Alternatives aux AINS : Pour les douleurs légères à modérées, le paracétamol est souvent une alternative plus sûre pour l’estomac. Pour l’inflammation chronique, explorer des solutions non médicamenteuses (physiothérapie, gestion du stress) ou des suppléments naturels ayant des propriétés anti-inflammatoires, comme le curcuma, peut être bénéfique. Mais aussi les anti-inflammatoires sélectifs peuvent être utilisés.
- Consultation médicale : En cas de douleurs persistantes nécessitant des AINS, discutez avec votre médecin des options et des stratégies pour protéger votre estomac.
L’abus d’AINS est une erreur grave avec des conséquences potentiellement lourdes. Une utilisation judicieuse et informée est essentielle.
Illustration ulcère gastrique
❌ Erreur 5 : Ignorer les signaux d’alerte
Dans le tourbillon de nos vies quotidiennes, il est facile de minimiser ou d’ignorer les premiers signaux que notre corps nous envoie, surtout quand ils semblent mineurs ou intermittents. Pourtant, en matière de santé digestive et d’interaction avec les médicaments, ces « petits » symptômes sont de véritables signaux d’alerte précoces que notre estomac commence à souffrir. Les négliger, c’est prendre le risque de laisser une irritation mineure évoluer vers une condition chronique ou plus grave.
👉 L’importance des signaux d’alerte précoces :
Notre corps possède des mécanismes sophistiqués pour nous prévenir quand quelque chose ne va pas. Les premiers signes d’une irritation gastrique due aux médicaments ne sont pas anodins ; ils sont l’expression d’une souffrance de la muqueuse.
⚠️ Symptômes à ne jamais ignorer :
- Brûlures d’estomac fréquentes : Une sensation de chaleur ou de brûlure qui monte de l’estomac vers la gorge, surtout après la prise de médicaments ou de repas, et qui se répète régulièrement. Au début, cela peut être une gêne passagère, mais si cela devient récurrent, c’est un signe clair d’agression gastrique.
- Remontées acides (reflux gastro-œsophagien) : Le retour de contenu acide de l’estomac dans l’œsophage, qui peut laisser un goût amer ou acide dans la bouche, provoquer une toux chronique, des enrouements ou des douleurs thoraciques.
- Douleurs après la prise de médicament : Des crampes, des maux d’estomac, une sensation de lourdeur ou de gêne qui apparaît systématiquement quelques minutes ou heures après avoir avalé un comprimé. Ces douleurs localisées sont un indicateur direct d’une interaction négative entre le médicament et la paroi stomacale.
- Nausées ou vomissements : Surtout s’ils surviennent sans autre cause apparente et sont liés à la prise de certains médicaments.
- Sensation de plénitude précoce ou de ballonnement : L’estomac irrité peut avoir du mal à digérer correctement, entraînant une sensation de satiété rapide ou un gonflement inconfortable.
- Perte d’appétit inexpliquée : La gêne digestive peut réduire l’envie de manger.
✔️ L’action immédiate et responsable :
Face à ces symptômes, l’inaction est la pire des solutions. Au contraire, il est crucial d’adopter une démarche proactive :
- Arrêter immédiatement l’automédication : Si les symptômes apparaissent après la prise d’un médicament en vente libre, arrêtez-le sans tarder. Ne prenez pas d’autres médicaments sans en parler à un professionnel.
- Ne pas changer de traitement prescrit sans avis médical : Si les symptômes surviennent avec un médicament prescrit, ne l’arrêtez pas de votre propre chef, car cela pourrait être dangereux pour votre condition sous-jacente. Cependant, contactez votre médecin traitant ou votre pharmacien le plus rapidement possible pour discuter des effets secondaires et des alternatives ou ajustements possibles (changement de médicament, ajout d’un protecteur gastrique, ajustement de la posologie ou du moment de prise).
- Consulter rapidement un professionnel de santé : Un médecin pourra évaluer la gravité des symptômes, rechercher la cause (est-ce le médicament, une mauvaise habitude, ou autre chose ?) et proposer une prise en charge adaptée. Cela peut inclure un examen clinique, des tests diagnostiques (endoscopie, test d’Helicobacter pylori) si nécessaire, et la prescription de traitements pour soulager l’estomac.
Ignorer ces signaux, c’est risquer que les brûlures occasionnelles ne deviennent une gastrite chronique, un reflux pathologique, voire un ulcère. Une intervention précoce est la clé pour prévenir l’aggravation et protéger votre santé digestive à long terme. Votre estomac vous parle ; écoutez-le.
Personne souffrant de brûlures
❌ Erreur 6 : Mauvaise alimentation
L’alimentation joue un rôle fondamental dans la santé de notre système digestif. Lorsqu’un estomac est déjà fragilisé ou irrité par la prise de médicaments, une mauvaise hygiène alimentaire ne fait qu’amplifier les effets négatifs, créant un cercle vicieux de douleur et d’inflammation. Ce que nous mangeons peut soit apaiser, soit agresser davantage une muqueuse gastrique vulnérable.
❌ Aliments et boissons à éviter absolument quand l’estomac est sensible :
Certains aliments et boissons sont connus pour leur potentiel irritant direct ou indirect pour l’estomac et doivent être consommés avec la plus grande prudence, voire évités, surtout si vous prenez des médicaments à risque pour l’estomac.
- Alcool : L’éthanol est un irritant direct de la muqueuse gastrique. Il stimule la production d’acide, endommage la barrière muqueuse et peut augmenter la perméabilité de l’estomac, le rendant plus vulnérable aux autres agressions (y compris celles des médicaments). La consommation d’alcool avec des médicaments gastrotaxiques (comme les AINS) multiplie dangereusement le risque d’ulcères et d’hémorragies.
- Plats gras et fritures : Les aliments riches en graisses sont difficiles à digérer. Ils ralentissent la vidange gastrique, ce qui prolonge le contact du médicament avec la muqueuse de l’estomac et peut entraîner une sensation de lourdeur, de ballonnement et d’acidité. Les graisses peuvent également relâcher le sphincter œsophagien inférieur, favorisant le reflux acide.
- Épices fortes et aliments acides : Les piments, le poivre noir en grande quantité, la moutarde forte, les vinaigres, les agrumes (jus d’orange, de citron), les tomates et les sauces à base de tomate peuvent directement irriter une muqueuse déjà sensibilisée et exacerber les brûlures d’estomac. Ils stimulent également la production d’acide.
- Café et boissons caféinées : La caféine a un effet stimulant sur la production d’acide gastrique. De plus, elle peut détendre le sphincter œsophagien inférieur, favorisant le reflux.
- Chocolat : Bien que savoureux, le chocolat (surtout noir) peut également relâcher le sphincter œsophagien et contenir des substances stimulant l’acidité.
- Boissons gazeuses : Le gaz contenu dans ces boissons peut distendre l’estomac, augmenter la pression intra-abdominale et favoriser le reflux acide.
✔️ Aliments et habitudes à privilégier pour protéger son estomac :
Adopter une alimentation douce et équilibrée est essentiel pour soutenir la guérison de la muqueuse gastrique et minimiser l’irritation.
- Aliments doux et neutres : Privilégiez les aliments peu acides et faciles à digérer. Il s’agit notamment des légumes cuits (carottes, courgettes, haricots verts, pommes de terre), des céréales complètes (riz complet, avoine, quinoa en petites quantités), des protéines maigres (poulet sans peau, poisson blanc), des produits laitiers faibles en gras (yaourts natures, fromages frais), et des fruits doux (banane, compote de pomme, melon).
- Aliments riches en fibres solubles : Les fibres solubles (présentes dans l’avoine, les pommes, les bananes, les légumes) peuvent aider à former un gel protecteur dans l’estomac et l’intestin, ralentir la vidange gastrique de manière saine, et favoriser une meilleure digestion.
- Hydratation adéquate avec de l’eau : Boire suffisamment d’eau plate et peu minéralisée tout au long de la journée aide à diluer les sucs gastriques, à faciliter le transit des aliments et à maintenir une bonne hydratation des muqueuses.
- Manger en petites quantités et plus fréquemment : Plutôt que trois gros repas, optez pour 5 à 6 petits repas par jour. Cela évite de surcharger l’estomac et de provoquer une surproduction d’acide.
- Manger lentement et mastiquer correctement : La digestion commence dans la bouche. Une bonne mastication réduit la charge de travail de l’estomac.
- Éviter de manger juste avant de se coucher : Laissez au moins 2-3 heures entre le dernier repas et le coucher pour que la digestion soit bien avancée et minimiser le risque de reflux nocturne.
Une alimentation adaptée est une composante majeure de la stratégie de protection gastrique, agissant en synergie avec une bonne gestion des médicaments.
❌ Erreur 7 : Négliger le microbiote
Le microbiote intestinal, cet écosystème complexe de micro-organismes résidant dans notre tube digestif, est bien plus qu’un simple passager. Il est un acteur essentiel de notre santé globale, jouant un rôle crucial non seulement dans la digestion et l’absorption des nutriments, mais aussi dans la régulation immunitaire et même notre humeur. Sa négligence, surtout en période de prise médicamenteuse, est une erreur coûteuse qui peut avoir des répercussions significatives sur la santé de l’estomac et de l’ensemble du système digestif.
⚠️ Impact des médicaments sur le microbiote et conséquences :
De nombreux médicaments, en particulier les antibiotiques, mais aussi les anti-inflammatoires, les inhibiteurs de la pompe à protons (IPP) utilisés pour réduire l’acidité, et même certains antidépresseurs, peuvent perturber gravement l’équilibre délicat du microbiote.
- Destruction des bonnes bactéries : Les antibiotiques, par leur action non sélective, éliminent une grande partie des bactéries, qu’elles soient pathogènes ou bénéfiques. Les bactéries bénéfiques (comme les lactobacilles et bifidobactéries) sont vitales pour maintenir l’intégrité de la barrière intestinale, produire des vitamines et moduler la réponse immunitaire. Leur disparition laisse un vide que des espèces potentiellement nocives peuvent coloniser.
- Déséquilibre de la flore (dysbiose) : Cette altération de la composition et de la diversité du microbiote est appelée dysbiose. Elle est un terreau fertile pour une multitude de problèmes digestifs.
- Digestion perturbée : Un microbiote déséquilibré peine à décomposer correctement les aliments, entraînant une mauvaise absorption des nutriments et des symptômes tels que ballonnements, gaz, et inconfort abdominal.
- Inflammation chronique : Le microbiote joue un rôle clé dans le maintien de la barrière intestinale. Une dysbiose peut rendre cette barrière « poreuse » (phénomène de l’intestin perméable), permettant aux toxines et aux bactéries de passer dans la circulation sanguine, déclenchant une réponse inflammatoire systémique qui peut aggraver l’inflammation de la muqueuse gastrique et intestinale.
- Brûlures d’estomac indirectes : Bien que le lien direct entre le microbiote et les brûlures d’estomac soit complexe, un intestin inflammé et une mauvaise digestion peuvent contribuer à une pression accrue dans l’abdomen, favorisant le reflux gastro-œsophagien et les sensations de brûlure. De plus, un déséquilibre peut favoriser la prolifération de Helicobacter pylori, une bactérie connue pour causer des gastrites et des ulcères.
✔️ Solutions pour protéger et restaurer le microbiote :
La bonne nouvelle est qu’il est possible d’agir activement pour soutenir et restaurer un microbiote sain, en particulier après ou pendant un traitement médicamenteux.
- Probiotiques : Ce sont des micro-organismes vivants (souvent des souches de bactéries ou de levures spécifiques) qui, lorsqu’ils sont consommés en quantités adéquates, confèrent un bénéfice pour la santé. La prise de probiotiques est cruciale, surtout après une cure d’antibiotiques ou pendant la prise de médicaments qui perturbent le microbiote.
- Comment les prendre : Il est souvent recommandé de prendre les probiotiques à distance des antibiotiques (par exemple, quelques heures après) pour maximiser leur survie. La durée de la cure peut varier de quelques semaines à plusieurs mois, selon la sévérité du déséquilibre.
- Choisir le bon probiotique : Il est important de choisir des probiotiques de qualité, avec des souches variées et une concentration suffisante (plusieurs milliards d’UFC – Unités Formant Colonie). Les souches comme Lactobacillus rhamnosus, Bifidobacterium lactis et Saccharomyces boulardii sont bien étudiées pour leurs effets bénéfiques sur la santé digestive.
- Alimentation équilibrée et riche en prébiotiques : Les prébiotiques sont des fibres non digestibles qui servent de « nourriture » aux bonnes bactéries du microbiote.
- Sources de prébiotiques : Oignons, ail, poireaux, asperges, bananes vertes, flocons d’avoine, légumineuses. Intégrer ces aliments dans votre régime alimentaire nourrit sélectivement les bactéries bénéfiques.
- Aliments fermentés : Yaourts natures, kéfir, choucroute, kimchi, kombucha sont d’excellentes sources naturelles de probiotiques.
- Réduire les sucres et les aliments transformés : Ces derniers peuvent favoriser la croissance de bactéries moins souhaitables et exacerber la dysbiose.
Prendre soin de votre microbiote est une stratégie holistique pour renforcer votre santé digestive et minimiser l’impact négatif des médicaments sur votre estomac et votre intestin.
Illustration flore intestinale
💊 Solutions naturelles détaillées pour un estomac apaisé
Au-delà des ajustements dans la prise des médicaments et des habitudes alimentaires, la nature nous offre des alliés puissants pour apaiser un estomac irrité et restaurer son équilibre. Ces solutions naturelles peuvent être utilisées en complément des bonnes pratiques, mais ne doivent jamais remplacer un avis médical en cas de symptômes persistants ou graves.
🌿 Curcuma + poivre noir : un bouclier anti-inflammatoire et protecteur
Le curcuma (Curcuma longa) est une épice dorée vénérée depuis des millénaires en médecine ayurvédique et chinoise pour ses propriétés médicinales exceptionnelles. Son principal composant actif, la curcumine, est un polyphénol puissant doté de vertus anti-inflammatoires et antioxydantes remarquables.👉👉Consultez notre article pour voir 5 bienfaits puissants du curcuma associé au poivre noir
- Réduit l’inflammation : La curcumine agit en modulant diverses voies inflammatoires au niveau cellulaire, réduisant ainsi l’inflammation systémique et locale. Dans le contexte des brûlures d’estomac, cela signifie qu’elle peut aider à calmer la muqueuse gastrique irritée par les médicaments, réduisant la rougeur, le gonflement et la douleur. Elle est particulièrement intéressante pour contrer les effets pro-inflammatoires des AINS ou des déséquilibres du microbiote.
- Protège la muqueuse gastrique : Des études suggèrent que la curcumine peut stimuler la production de mucus gastrique, renforçant ainsi la barrière protectrice de l’estomac. Elle agit également comme un antioxydant, protégeant les cellules de la muqueuse contre les dommages oxydatifs causés par l’inflammation et l’acidité. Certains travaux évoquent même un rôle dans l’inhibition de la croissance de Helicobacter pylori.
- Amélioration de l’absorption avec le poivre noir : La biodisponibilité de la curcumine est naturellement faible, c’est-à-dire qu’elle est mal absorbée par l’organisme. Pour y remédier, il est essentiel de l’associer à la pipérine, un composé présent dans le poivre noir. La pipérine augmente l’absorption de la curcumine de près de 2000%, rendant le complément beaucoup plus efficace.
- Utilisation : Le curcuma peut être intégré à l’alimentation (curry, lattes dorés) mais pour un effet thérapeutique, un complément standardisé en curcumine et associé à la pipérine est préférable. Les doses varient, mais une consultation avec un professionnel de santé ou un naturopathe est recommandée pour une posologie adaptée.
🦠 Probiotiques : les restaurateurs de la flore intestinale
Comme discuté précédemment, le microbiote intestinal est un pilier de la santé digestive, et sa perturbation par les médicaments est une cause majeure d’inconfort. Les probiotiques sont des alliés indispensables pour restaurer cet équilibre.
- Restaurent la flore intestinale : L’apport de souches bactériennes bénéfiques aide à repeupler l’intestin après des traitements médicamenteens qui ont décimé la flore. Ils rétablissent l’équilibre, limitant la prolifération de bactéries opportunistes ou pathogènes.
- Améliorent la digestion : Un microbiote équilibré améliore la dégradation des aliments, l’absorption des nutriments et la production d’acides gras à chaîne courte (comme le butyrate), essentiels à la santé des cellules intestinales. Cela réduit les ballonnements, les gaz et facilite le transit.
- Réduisent les reflux et les brûlures : Bien que leur action soit majoritairement intestinale, un microbiote sain contribue à réduire l’inflammation générale de l’appareil digestif et peut indirectement influencer la pression intra-abdominale, ce qui peut atténuer les symptômes de reflux. Certaines souches spécifiques peuvent même avoir un effet direct sur l’œsophage en produisant des substances qui modulent l’acidité ou en améliorant l’intégrité de la barrière muqueuse.
- Renforcent la barrière intestinale : En colonisant l’intestin, les probiotiques aident à sceller la barrière intestinale, réduisant la perméabilité et l’inflammation associée à l’intestin poreux.
- Soutiennent le système immunitaire : Une grande partie de notre système immunitaire est logée dans l’intestin. Un microbiote sain est crucial pour une réponse immunitaire équilibrée, réduisant le risque d’inflammations chroniques.
- Utilisation : Il est conseillé de prendre des probiotiques en cure après un traitement antibiotique, mais aussi en prévention si vous savez que vous allez prendre des médicaments agressifs pour l’estomac. Le choix de la souche et de la concentration est important ; il existe des probiotiques spécifiques pour les problèmes digestifs.
Ces solutions naturelles, lorsqu’elles sont utilisées de manière éclairée et appropriée, peuvent grandement contribuer à protéger et apaiser votre estomac, vous aidant à mieux supporter les traitements médicamenteux nécessaires.
💰 Produits :
Pour ceux qui cherchent à protéger activement leur estomac et leur digestion face aux défis posés par les médicaments et les erreurs courantes, des solutions ciblées existent. Ces produits, conçus avec une approche holistique, visent à renforcer les défenses naturelles de l’organisme.
🥇 Probiotiques haute concentration : « Répare votre estomac après les médicaments »
Le microbiote intestinal est la première ligne de défense de votre digestion. Les antibiotiques, les AINS et d’autres médicaments peuvent le ravager, laissant votre estomac et votre intestin vulnérables. Notre complément de probiotiques haute concentration est une formule avancée, spécialement conçue pour restaurer l’équilibre de votre flore intestinale et réparer les dommages causés par les traitements médicamenteux.
« Après une cure d’antibiotiques ou un traitement prolongé, votre digestion est à rude épreuve. Notre formule de probiotiques ultra-concentrée agit comme un véritable architecte de votre santé digestive. Elle ne se contente pas de ‘repeupler’ votre intestin ; elle le reconstruit ! Imaginez une armée de milliards de bonnes bactéries travaillant en synergie pour :
- Apaiser les brûlures et les inconforts : En rétablissant l’équilibre, elles réduisent l’inflammation et la perméabilité intestinale qui peuvent irradier vers l’estomac.
- Renforcer la barrière digestive : Elles aident à restaurer la muqueuse intestinale, essentielle pour prévenir l’irritation et les désagréments.
- Optimiser l’absorption des nutriments : Retrouvez une digestion efficace et une énergie renouvelée.
- Soutenir votre immunité : Un ventre sain est le secret d’une meilleure résistance aux agressions extérieures.
Ne laissez pas les effets secondaires des médicaments gâcher votre bien-être. Offrez à votre estomac le renouveau qu’il mérite avec nos probiotiques haute concentration. Réparez, rééquilibrez, revivez ! Cliquez ici pour découvrir le secret d’une digestion sereine avec ce produit:
🥈 Complément digestif naturel à base de curcumine et de gingembre : « Protège votre estomac dès la première prise »
Pour une protection immédiate et un soulagement ciblé des brûlures et inflammations, notre complément digestif naturel est la solution idéale. Formulée à partir d’extraits de curcumine hautement biodisponible (associée à la pipérine) et de gingembre, reconnus pour leurs puissantes propriétés gastroprotectrices et anti-inflammatoires.
« Vous prenez régulièrement des médicaments qui irritent votre estomac ? Ne supportez plus ces brûlures et cet inconfort qui vous gâchent la vie. Notre complément digestif naturel est votre bouclier quotidien. Dès la première prise, il agit pour :
- Former un film protecteur : La curcumine et le gingembre travaillent ensemble pour apaiser et protéger la muqueuse gastrique, créant une barrière naturelle contre l’acidité et les agents irritants des médicaments.
- Réduire l’inflammation : Le pouvoir anti-inflammatoire de la curcumine aide à calmer l’estomac irrité, diminuant les sensations de brûlure et de douleur. Le gingembre, lui, contribue à la digestion et réduit les nausées.
- Favoriser une digestion harmonieuse : Moins d’irritation, c’est une digestion plus fluide et un confort retrouvé.
- Agir sans effets secondaires : Une alternative douce et naturelle pour préserver l’équilibre de votre estomac, sans les inconvénients des antiacides chimiques.
N’attendez pas que la douleur s’installe. Prévenez-la ! Intégrez notre complément digestif naturel à votre routine et ressentez la différence. Protégez votre estomac dès la première prise et retrouvez le plaisir de manger et de vivre sans contrainte. Commandez le vôtre aujourd’hui. »

Compléments naturels
👉 Lire aussi : Curcuma + poivre noir : la plante miracle pour vos douleurs
Pour approfondir les bienfaits du curcuma et son utilisation, nous vous invitons à consulter notre article détaillé sur l’association du Curcuma et du poivre noir.
🎯 Conclusion
Votre estomac est un organe d’une importance capitale, le véritable moteur de votre digestion et un pilier de votre bien-être général. Cependant, il est également d’une fragilité surprenante, et chaque erreur dans la prise de médicaments ou dans vos habitudes alimentaires peut l’endommager progressivement, menant à des brûlures, des douleurs et des complications plus graves.
Les sept erreurs que nous avons détaillées – prendre ses médicaments à jeun, ne pas boire assez d’eau, mélanger les traitements, abuser des anti-inflammatoires, ignorer les signaux d’alerte, adopter une mauvaise alimentation et négliger le microbiote – sont des pièges courants. Mais la bonne nouvelle, c’est qu’elles sont toutes évitables.
En adoptant de bonnes habitudes et en étant conscient des risques :
- Vous éviterez les brûlures d’estomac inconfortables et les douleurs gastriques chroniques.
- Vous améliorerez votre digestion, garantissant une meilleure absorption des nutriments et un confort intestinal au quotidien.
- Vous protégerez la santé à long terme de votre estomac et de tout votre système digestif, prévenant ainsi des conditions plus sérieuses comme les ulcères ou les hémorragies.
👉 Si vous prenez régulièrement des médicaments, ne laissez surtout pas votre estomac souffrir en silence. Chaque brûlure est un message, chaque inconfort est un avertissement.
✔️ Protégez-le dès aujourd’hui en intégrant les bonnes pratiques que nous avons partagées.
✔️ Rééquilibrez votre digestion grâce à une alimentation adaptée et le soutien de solutions naturelles.
✔️ Évitez les complications qui peuvent altérer votre qualité de vie et nécessiter des interventions médicales lourdes.
Votre santé digestive est entre vos mains. Passez à l’action maintenant pour lui offrir la protection et les soins qu’elle mérite. Un estomac sain est le fondement d’une vie pleine et énergique.